- Home
- Despre noi
-
Specialitati
- Cardiologie
- Chirurgie generala
- Dermato-venerologie
- Chirurgie plastica si microchirurgie reconstructiva
- Endocrinologie
- Ecografie
- Diabet, nutritie si boli metabolice
- Gastroenterologie
- Ginecologie
- Medicina Interna
- Medicina muncii
- Medicina de familie
- ORL
- Oftalmologie
- Stomatologie
- Pediatrie
- Urologie
- Ortopedie - Traumatologie
- Chirurgie vasculara
- Neurologie
- Kinetoterapie
- Masaj / Reflexoterapie
- Laborator
- Medici . Farmacia
- Noutati
- Asociatia West Clinique

Specialitati medicale
Locatie
Str. 1 Decembrie 1918 (fosta Republicii) nr.18, Braila
Call Center (0339) 919
(Numar cu tarif normal. Fara taxe suplimentare)
0339.732.412
0736.620.671
0736 620 581
0736 620 582
Programul clinicii:
Luni-Vineri 7:30-21:00
Sambata 7:30-20:00
Duminica 7:30-18:00

Sfatul medicului (68)
GENERALITATI
Defectul septal interventricular (DSV) este o malformatie congenitala ce consta intr-un orificiu in septul interventricular creand o comunicare anormala intre cei doi ventriculi. Inima are patru cavitati : doua camere inferioare, ventriculii drept si stang care au in principal functie de pompa si doua camere superioare, atriile care au in principal functie de admisie a sangelui. In circulatia normala sangele venos (sarac in oxigen) se varsa in atriul drept de unde trece in ventriculul drept si mai departe este pompat in circulatia pulmonara, unde este oxigenat. De aici, sangele se varsa in atriul stang si mai departe in ventriculul stang de unde este pompat in circulatia sistemica. Cele doua jumatati ale inimii sunt separate prin septul interatrial, respectiv interventricular.Pacientului cu DSV are un orificiu care permit trecerea sangelui din ventriculul stang in ventriculul drept (pentru ca presiunea din ventriculul drept este mult mai mica decat presiunea din ventriculul stang, cu 25-30%). Aceasta duce la supraincarcarea circulatiei pulmonare si a atriului si ventriculului stang dar si la scaderea cantitatii de sange trimisa in circulatia sistemica. Aceste schimbari duc in timp, daca defectul interventricular mare nu a fost corectat, la modificari ireversibile mai ales in circulatia pulmonara.
VARIATII
Defectul poate fi localizat in diverse zone anatomice ale septului interventricular si poate avea dimensiuni diferite (mic, moderat si mare). Atat simptomele cat si atitudinea terapeutica depind de aceste trasaturi.
ETIOLOGIE
DSV apare la circa 2-6 la o mie de nasteri si constituie circa 20% din malformatiile cardiace congenitale, fiind (dupa bicuspidia aortica) a doua ca frecventa. DSV este o malformatie comuna in multe din sindroamele cromozomiale, desi 95% din pacientii cu DSV nu au defecte cromozomiale. Diabetul zaharat la mama este este un factor de risc pentru DSV la copil.
SIMPTOME
Majoritatea DSV sunt descoperite in primele saptamani de la nastere datorita suflului intens produs de curgerea turbulenta a sangelui prin defect si detectat de catre medic la auscultatia copilului. Aparitia simptomelor este determinata de dimensiunea si localizarea defectului. Defectele mici nu produc simptome si, deseori, se inchid spontan in primii ani de viata.. Dupa varsta de 4 ani inchiderea spontana este neobisnuita dar daca defectul este mic acesta nu produce simptome si pacientul nu necesita decat controale medicale periodice. Pacientii cu DSV mare sau mediu pot prezenta simptome in primele saptamani de la nastere sau mai tarziu, daca nu au fost tratati. Sugarii prezinta accelerarea respiratiei, transpiratii, tahicardie in timpul alaptarii si incetinirea cresterii in greutate si a dezvoltarii fizice si, uneori, hepatomegalie.
DIAGNOSTICUL de DSV se stabileste in urma examenului clinic si a testelor paraclinice neinvazive dintre care ecocardiografia este de foarte mare utilitate si importanta. Radiografia si electrocardiograma au valoare in stabilirea diagnosticului. De multe ori este utila rezonanta magnetica nucleara cardiac pentru aprecierea corecta anatomica a defectului si a cuantificarii suntului. Rareori, pentru un calcul corect al dimensiunii suntului si estimarea reversibilitatiii modificarilor din circulatia pulmonara, este necesara efectuarea unui cateterism cardiac.
TRATAMENTUL DSV
Este chirurgical, de inchidere. De acest tratament beneficiaza defectele mari care produc fenomene de insuficienta cardiac necontrolata terapeutic in primele luni de viata si defectele mari si medii care nu au tendinta de micsorare sau inchidere dupa o urmarire in primii 4-5 ani de viata.Mai nou,inchiderea unor forme de DSV se poate face nechirurgical,cu dispositive implantate percutan printr-o tehnica de cateterism cardiac.
EVOLUTIE SI COMPLICATII
DSV mari sau medii, netratate chirurgical in timp util, duc la modificari ireversibile in circulatia pulmonara cu cresterea presiunii la acest nivel, inversarea directiei suntului si aparitia cianozei (sdr. Eisenmenger), cand corectia chirurgicala este inutila si contraindicata iar tratamentul este simptomatic. Uneori cei cu sdr. Eisenmenger pot beneficia de transplantul inima/plaman.
DSV mici si asimptomatice necesita urmarire si controale medicale periodice deoarece se pot complica cu endocardita infectioasa, tulburari de ritm sau insuficienta valvulei aortice.
Adresabilitate: medic cardiolog, medic pediatru.
Autor - dr.Lila Martin, medic specialist cardiologie, competenta ecografie cardiaca si Doppler vascular.
Pentru detalii legate de programare apelati call-center 0339919
GENERALITATI.
Ats. este o boala a sistemului circulator arterial si inseamna ingrosarea focala a peretelui arterial prin depunere de colesterol, grasimi, celule patologice, fibrin si calciu. Boala afecteaza toate arterele organismului dar mai ales arterele mari si medii: aorta, arterele inimii (coronare), arterele carotide (care iriga creierul), arterele membrelor inferioare si superioare, arterele renale, arterele mezenterice. Ats. este o boala ce a afectat omul din cele mai vechi timpuri- stigmatele acestei boli au fost gasite la mumiile egiptene si chiar la omul preistoric- dar pana in sec. xx incidenta ei era foarte mica. Incidenta ats. a crescut in mod accelerat in prezent devenind prima cauza a afectarii vasculare cardiace, cerebrale si periferice. Ats. este o boala lent progresiva cu debut la varste tinere, uneori chiar din copilarie dar este asimptomatica atat timp cat ingrosarile focale din peretele arterial (placile aterosclerotice) sunt mici si nu produc o piedica in calea fluxului sangvin. La unele persoane, boala are o progresie rapida cu debutul simptomelor si a complicatiilor in decada a doua sau a treia de viata. Alti pacienti prezinta simptome doar dupa decada a sasea sau a saptea. Nu se stie inca cu certitudine care este cauza primara si cum debuteaza boala dar mai multe teorii sustin ca boala incepe atunci cand stratul interior al peretelui arterial- endoteliul, sufera o leziune la a carei producere participa din plin factorii de risc: fumatul, hipertensiunea arteriala, concentratiile mari de colesterol si trigliceride din sange, diabetul zaharat, obezitatea s a.. Aceasta leziune permite colesterolului (transportat in sange de catre lipoproteinele "caraus" cu densitate joasa -LDL colesterol) sa se depoziteze in intima (endoteliul) arterei. In scop de aparare organismul trimite macrofage- celule ale sistemului imunitar- pentru a elimina acest colesterol "rau" din peretele arterial. Dar, de multe ori macrofagele supraincarcate cu colesterol raman sechestrate in leziune, uneori chiar se divid (inmultesc), produc substante nocive care duc la cresterea in dimensiuni a placii aterosclerotice, proliferarea tesutului conjunctiv,depunere de colagen, fibrina si calciu.. Evolutia in timp a placilor de aterom poate fi diferita. Unele se opresc din crestere la dimensiuni mici care nu produc simptome. Altele cresc lent si progresiv pana cand ating dimensiuni care ingusteaza semnificativ diametrul vasului, reduc fluxul sangelui si produc simptome si semne de ischemie cronica. Acestea sunt placi ats. stabile care sunt bogate in tesut extracelular si celule musculare. Alte placi, cele instabile (bogate in macrofage si colesterol dar cu capul fibros slab reprezentat) , chiar atunci cand sunt mici si nesemnificative ca obstacol in calea curgerii sangvine, pot suferi o ruptura care duce la expunerea de substante trombogene (cum ar fi colagenul), coagularea locala a sangelui si formarea unui tromb ce obtureaza (blocheaza) subit si complet lumenul vasului. Aceasta blocare brusca a arterei duce la necroza (moartea) tesuturilor din zona irigata de artera bolnava: infarct miocardic, accident vascular cerebral, gangrena membrelor sau formarea unor trombi mai mici care se desprind si embolizeza in arterele periferice mai mici.
SIMPTOMATOLOGIE
In functie de teritoriul arterial afectat in mod predominant, ateroscleroza poate produce mai multe boli cardiovasculare. Cardiopatia ischemica sau boala cardiaca coronariana este rezultatul localizarii Ats. la arterele inimii- coronare. Placile semnificative si stabile produc dureri anginoase de efort. Ruptura placii instabile, cu formare de tromb ocluziv, duce la aparitia infarctului miocardic. Bolile cerebrovasculare se manifesta prin parestezii si deficite motorii, accidente ischemice tranzitorii, ameteli, stari lipotimice, sincope, cefalee. Sindroamele de ischemie periferica a membrelor, mai ales a membrelor inferioare, se manifesta prin claudicatie intermitenta (durere sau senzatie de greutate in gamba/ coapsa la mers), vindecarea greoaie a plagilor/ bataturilor de la nivelul respectiv sau prin gangrena (moartea tesuturilor afectate de ischemie) in situatia cea mai grava.Cand placile de aterom sunt localizate in arterele din abdomen, Ats. poate produce sindroame de ischemie mezenterica cu dureri abdominale, postprandiale iar localizarea la rinichi duce la boala renala cronica si/sau hipertensiune arteriala renovasculara (datorata producerii de substante vasoconstrictoare de catre rinichiul hipoperfuzat).
DIAGNOSTIC
Pacientul cu factori de risc , mai ales daca sunt multipli, au nevoie de consult medical si o serie de investigatii pentru diagnosticarea si tratarea din timp a aterosclerozei, chiar inainte de aparitia simptomelor. Examenul clinic poate evidentia sufluri vasculare, produse de curgerea sangelui prin arterele cu placi de aterom semnificative si care sunt audibile plasand stetoscopul deasupra arterelor afectate (carotide, subclaviculare, femurale, poplitee, renale). Uneori se pot palpa anevrisme (dilatari patologice) ale arterelor periferice produse de ateroscleroza. Scaderea fluxului sangvin in arterele ingustate de ateroscleroza duce la diminuarea pana la disparitie a pulsului in teritoriul afectat sau la diferente de tensiune arteriala masurata la brate sau o tensiune mai mare masurata la brate fata de membrele inferioare (in mod normal este mai mica).
INVESTIGATII.
Angiografia cu substanta de contrast si testul ecg de efort erau considerate metodele principale de diagnostic a stenozelor aterosclerotice critice (care ingusteaza lumenul vascular cu peste 75%) dar studiile clinice au aratat ca doar 14% din evenimentele vasculare importante se intampla pe aceste placi, restul survenind pe placi mai mici dar instabile, vulnerabile, de multe ori la pacienti asimptomatici pana in momentul producerii evenimentului.Deacea este importanta depistarea ats.inainte ca ca aceasta sa produca simptome. Analiza sangelui pune in evidenta nivelul colesterolului seric si, mai ales, a fractiunii LDL colesterolului si scaderea fractiunii HDL colesterolului- lipoproteine cu densitate inalta care au proprietatea de a elimina colesterolul din peretele vascular. Analizele sangvine pot descoperi o crestere a glicemiei, rezistenta crescuta la insulina (mai ales la obezi) sau alti factori de risc(homocisteina, proteina C reactiva). Ecografia vasculara si examinarea doppler vasculara (prin intermediul ultrasunetelor) pot vizualiza interiorul arterei, relieful peretelui vascular precum si prezenta placilor aterosclerotice. Masurarea grosimii intima-medie a arterelor carotide prin ecografie vasculara poate diagnostic oats. incipienta. Examinarea doppler, atunci cand demonstreaza fluxuri turbulente si cu viteza mare, diagnosticheaza ateroscleroza cu semnificatie hemodinamica (cea care pune obstacol in calea curgerii sangelui). Tomografia computerizata poate vizualiza placile aterosclerotice din peretele vascular, mai ales pe cele cu depunere importanta de calciu, iar scorul de calciu coronar poate fi un indiciu de ats. si in absenta leziunilor evidente..Ecografia Doppler intravasculara este o metoda invaziva eficienta, dar costisitoare de depistare a ats.
TRATAMENT
Odata instalata, Ats. si placile aterosclerotice raman pentru toata viata in peretele arterelor. Nu exista inca un tratament capabil sa elimine boala dar modificarile stilului de viata, facute cu scopul de a reduce factorii de risc si tratamentul medicamentos al factorilor de risc pot sa incetineasca sau chiar sa opreasca evolutia bolii. Modificarile stilului de viata implica oprirea fumatului, o dieta alimentara sanatoasa (hipocalorica la obezi si supraponderali, cu reducerea alimentelor bogate in grasimi polisaturate, cresterea ponderii legumelor si fructelor, reducerea consumului de alcool), activitate fizica de intensitate moderata zilnica ce contribuie la imbunatatirea metabolismului lipidelor, combaterea obezitatii, hipertensiunii arteriale, controlul mai bun asupra diabetului zaharat. Tratamentul medicamentos al aterosclerozei are acelasi scop de incetinire sau oprire a evolutiei bolii. Statinele sunt cele mai importante intre medicamentele folosite cu acest scop. Ele reduc producerea colesterolului in ficat dar au si actiune la nivelul peretelui vascular iar pentru unele statine exista chiar dovezi ca reduc dimensiunile placii de aterom. De aceea statinele (care, din fericire, nu au efecte adverse importante) se folosesc pe scara larga ca tratament cronic pentru preventia si tratamentul aterosclerozei.
Pacientii cu ateroscleroza avansata si sindroame clinice, necesita tratament specific tipului de boala. Tratament medicamentos antianginos, vasodilatator cerebral sau periferic sau tratamente de revascularizare miocardica, cerebrala sau periferica, interventionala sau chirurgicala in caz de sindroame de ischemie importante.
PROFILAXIA
Ats. se face prin aceeasi combatere a factorilor de risc cu modificarea stilului de viata, tratamentul eficient igieno-dietetic si medicamentos al hipertensiunii arteriale, diabetului zaharat, obezitatii. In caz de dislipidemie importanta sau in prezenta mai multor factori de risc, se impune tratamentul preventivcu statine, chiar in absenta de date diagnostice pentru Ats. In caz de factori de risc multipli, mai ales dupa varsta de 40 de ani, este justificata administrarea de aspirina in doza mica, pentru prevenirea complicatiilor trombotice.
Autor - dr.Lila Martin, medic specialist cardiologie, competenta ecografie cardiaca si Doppler vascular.
Pentru detalii legate de programare apelati call-center 0339919
Febra - cel mai frecvent motiv de prezentare la medic pentru micii pacienti pediatrici
Ce este febra?
Febra reprezinta cresterea temperaturii corporale peste valoarea normala si apare de cele mai multe ori ca o reactie de lupta a organismului impotriva bolii. La copil febra reprezinta cresterea temperaturii centrale peste valoarea de 38oC, intre 37,7oC si 37,9 oC vorbim despre subfebrilitate. Temperatura corpului poate sa creasca pana la valori apropiate de pragul de febra in cazul unor situatii fiziologice, legate de activitatea fizica, sau de metabolism, si variaza in functie de momentul zilei (temperatura creste de obicei seara, dupa activitati fizice sau dupa efortul de alimentatie, precum si in cazul deshidratarii sau al supraincalzirii – insolatie, temperatura din mediu foarte ridicata, copil prea gros imbracat, dupa o baie cu apa prea calda). De cele mai multe ori febra se asociaza cu modificari ale semnelor vitale – copilul este tahicardic (ii bate inima mai repede), respira mai des si mai superficial, prezinta inrosirea tegumentelor fetei (facies vultuos), si uneori pot apare frisonul sau convulsiile febrile (diferenta intre frison si convulsii febrile fiind pierderea constientei in cazul convulsiilor).
De ce apare febra?
Febra este un semn de boala, in conditiile in care au fost excluse cresterile temperaturii corporale cauzate de factori externi sau interni, asa cum am exemplificat mai sus. De cele mai multe ori este semnul unei infectii – virale sau bacteriene. La copil infectiile cele mai frecvente sunt cele de tract respirator superior, de cele mai multe ori de cauza virala, infectiile de tract respirator inferior, care pot fi si de cauza bacteriana, infectiile ORL – otitele, infectiile urinare (de multe ori febra este singurul semn de infectie urinara la copilul mic), infectiile digestive – gastroenteritele acute (cel mai frecvent virale), boli infecto-contagioase (bolile copilariei). Febra poate sa apara si in infectii grave cum ar fi meningitele, septicemiile – in acest caz este insotita de alterarea starii generale a copilului si de alte semne si simptome specifice. Alte boli in care poate sa apara febra sunt: bolile canceroase, autoimune, unele boli neurologice. Eruptia dentara nu se asociaza cu febra, copilul poate prezenta insa subfebrilitate. Asocierea eruptiei dentare cu febra si scaune diareice, nu este normala, ea inseamna de fapt prezenta unei infectii care coincide cu momentul eruptiei dentare.
Cum masuram temperatura?
Temperatura corporala centrala poate fi masurata intrarectal – recomandat pana la 3-5 ani, si auricular. Temperatura periferica este cu aproximativ jumatate de grad mai mica decat temperatura centrala si se masoara axilar sau la nivelul tegumentului. Aprecierea caldurii tegumentului cu mana la nivelul fruntii sau al extremitatilor nu este o metoda sensibila de masurare a temperaturii corpului, pentru ca de cele mai multe ori extremitatile copiilor cu febra sunt reci si pentru ca aceasta metoda nu ne poate spune cu exactitate cat de ridicata este temperatura corpului. Atunci cand suspicionam ca un copil are febra, temperatura corpului trebuie monitorizata corect. Aspectul curbei febrile (temperatura corporala pe parcursul zilei) poate fi un indiciu important pentru medic si pentru stabilirea unui diagnostic. Termometrul cu mercur nu se mai utilizeaza din cauza riscurilor de accidentare, insa avem la dispozitie termometre electronice ce se pot utiliza atat intrarectal cat si axilar, termometre de ureche si termometre pentru tegument.
Ce masuri trebuie luate in cazul in care copilul are febra?
• Dezbracam copilul, deschidem geamul pentru a scadea temperatura in incapere (18-19oC).
• Administram un antitermic. Antitermicele disponibile pentru a fi administrate copiilor sunt acetaminofenul – paracetamol (forme de prezentare suspensie orala, sirop, supozitoare si comprimate), ibuprofenul, care poate fi administrat dupa varsta de 3 luni (forme de prezentare suspensie orala, sirop, supozitoare, drajeuri), metamizol (algocalmin – forme de prezentare supozitoare, comprimate, solutie injectabila). In caz de persistenta a febrei, antitermicele pot fi administrate alternativ o data la 4 ore, fara a depasi doza zilnica. Dozele trebuie adaptate greutatii si varstei copilului, si vor fi administrate dupa recomandarea medicului, din acest motiv nu ne vom opri asupra lor in acest articol.
• Administram lichide pentru hidratare (apa, ceai, supa)
• Folosim metode fizice de scadere a temperaturii corporale (impachetari cu un scutec sau un prosop de bumbac inmuiat in apa calduta, la temperatura pentru baie – 37-38oC - impachetam copilul de la sub-brat in jos).
• Nu este indicat sa folosim pentru impachetari solutie de otet sau de alcool sanitar – existand riscul absorbtiei cutanate, a alergiilor sau a inhalarii vaporilor si iritarii cailor respiratorii superioare.
• Nu este indicat sa plecati de acasa cu copilul febril fara a-i administra in prealabil un antitermic, chiar daca va indreptati catre medic sau catre camera de garda a unui spital (in drum spre spital temperatura poate creste mai mult si copilul poate prezenta convulsii)
• Administrarea antibioticelor fara o indicatie medicala nu scade febra, nu scurteaza perioada de boala si nu previne suprainfectia bacteriana in cazul infectiilor virale, dar poate duce la selectia germenilor rezistenti.
Cand anuntam medicul?
• In cazul bebelusilor mai mici de 3 luni – consultul pediatric este imperativ, pentru ca de cele mai multe ori febra la aceasta varsta anunta o infectie severa.
• In caz de persistenta a febrei mai mult de 3 zile, in ciuda tratamentului antitermic administrat correct.
• Daca se asociaza alterarea starii generale, somnolentafrison, varsaturi, convulsii febrile este necesar consultul medical de urgenta.
Autor: Dr. Dana Mihalache - medic specialist pediatru
Programul la pediatrie in clinica noastra este zilnic intre orele:
8.00-10.00, 14.00-18.00.
Pentru programari contactati call center la numarul 0339(919)
GENERALITATI: DSA este o malformatie cardiaca congenitala ce consta intr-un defect al septului interatrial care permite trecerea anormala a sangelui din atriul stang in atriul drept.
Inainte de nastere, in inima embrionului exista in mod normal o comunicare intre cele doua atrii care permite irigarea fatului cu sange oxigenat din placenta. Dupa nastere aceasta comunicare se inchide dar la circa 20% ramane o mica comunicare fara semnificatie hemodinamica- foramen ovale patent. Deficientele de crestere si uneori de absorbtie a diferitelor parti ale septului interatrial, duc la aparitia DSA care in functie de localizare se clasifica in cateva forme:
- tip ostium secundum (localizat in portiunea mijlocie a septului interatrial)
- tip ostium primum (localizat in portiunea inferioara a septului interatrial)
- tip sinus venos (localizat aproape de jonctiunea septului atrioventricular cu vena cava superioara sau vena cava inferioara)
- tip sinus coronar
DSA reprezinta circa 10% din toate malformatiile congenitale si apare ceva mai des la femei decat la barbati (in raport de circa 2:1).
Exista dovezi recente pentru o gena asociata cu DSA.
Ca factori de risc pentru aparitia bolii pot fi enumerate rubeola materna sau consumul de alcool, abuzul de droguri sau fumatul in timpul sarcinii.
DSA permite trecerea sangelui intre cele doua atrii. Directia acestui flux sangvin (sunt) este in cea mai mare parte din atriul stang in atriul drept , in virtutea faptului ca ventriculul drept accepta mult mai usara un volum mai mare de sange decat ventriculul stang, adica are o complianta mai mare. Marimea suntului este in legatura cu marimea defectului septal atrial si cu nivelul presiunii din circulatia pulmonara. Un sunt tranzitor, scurt din atriul drept in atriul stang poate exista in timpul inspirului, cand presiunea din atriul drept o poate depasi usor pe cea din atriul stang.. Suntul cronic stanga dreapta duce la cresterea fluxului in circulatia pulmonara. Rezistenta circulatiei pulmonare fiind mai mica la copii, acestia tolereaza usor cresterea de volum adusa de sunt chiar si atunci cand volumul pulmonar depaseste cu peste 2:1 volumul sistemic (in mod normal, fara sunt, aceste volume sunt egale). Odata cu inaintarea in varsta, scaderea compliantei ventriculului stang creste suntul stanga dreapta si astfel apar simptomele. Un sunt mare si de durata duce la cresterea ireversibila a rezistentelor din circulatia pulmonara si la inversarea suntului.
SIMPTOMATOLOGIE- DSA izolat chiar si atunci cand are dimensiune moderata sau mare, poate fi tolerat fara a produce simptome in copilarie. Uneori, totusi, pot exista oboseala, transpiratii, infectii respiratorii frecvente. Cel mai adesea insa la copil boala e banuita dupa ce medicul constata, la un consult de rutina, un suflu cardiac. Daca nu este diagnosticata in copilarie boala produce simptome progresive de dispnee la efort, papitatii care reflecta tulburarile de ritm atrial frecvente si mai tarziu simptome legate de aparitia hipertensiunii pulmonare cu inversarea suntului- sindromul Eisenmenger.
Exista riscul producerii unor accidente vasculare cerebrale datorita trecerii cheagurilor de sange din circulatia venoasa , prin DSA, in cea arteriala.
DIAGNOSTIC: Examenul clinic poate ridica suspiciunea unui DSA datorita modificarii zgomotelor cardiace si a aparitiei suflurilor cardiace, relative caracteristice bolii. Apoi diagnosticul de certitudine este pus pe baza investigatiilor imagistice si de laborator.
INVESTIGATII IMAGISTICE SI DE LABORATOR: Radiografia toracica pune in evidenta cresterea siluetei cardiace datorita maririi atriului drept, ventriculului drept si incarcarii circulatie pulmonare.
Ecografia bidimensionala este cea mai importanta investigatie in diagnosticarea DSA, care poate pune in evidenta defectul de la nivelul septului interatrial, sustinuta de examenul Doppler color care arata curgerea sangelui la nivelul defectului. Caracteristice sunt cresterea dimensiunilor atriului drept, ventriculului drept si a arterei pulmonare.
Ecografia cardiac transesofagiana si ecografia de contrast sunt alte instrumente utile in diagnosticarea DSA.
Tomografia computerizata si rezonanta magnetica nucleara sunt folosite cu success in diagnosticarea DSA, mai ales celor de dimensiuni mici si a evaluarii incarcarii cu volum a inimii (ventriculului) drepte.
Electrocardiograma arata modificari specific ale undelor P si QRS in functie sis de forma DSA.
Cateterismul cardiac si oximetria sunt in prezent rareori necesare pentru diagnosticul acesetei boli. Acestea sunt utile cand celelalte metode ofera date insuficiente, cand se banuieste o hipertensiune pumonara importanta (pt. masurarea rezistentei vasculare pulmonare) sau cand se banuieste coexistenta unei boli coronariene, preoperator, la un pacient peste 40 de ani.
CONDUITA TERAPEUTICA: TRATAMENTUL DSA este in principal cel chirurgical sau cel interventional, totusi unii pacienti necesita un tratament medical specific, mai ales in cazul aparitiilor aritmiilor cardiac sau in cazul bolii avansate cu hipertensiune pulmonara.
Tratamentul chirurgica este indicat atunci cand suntul stanga dreapta produce supraincarcarea de volum a inimii drepte, cand raportul dintre debitul pulmonar raportat la cel sistemic este mai mare de 1,5:1, cand boala se complica cu accidente vasculare cerebrale (emboli paradoxale).
Interventia se efectueaza cu sternotomie mediana, circulatie extracorporala si cardioplegie (aprirea inimii) si suturarea directa a defectelor mici sau moderate sau aplicarea unor petece de pericard sau sintetice la defectele mari.
In prezent DSA poate fi inchis folosind dispozitve implantabile prin tehnica cateterismului cardiac. Conditiile sunt ca DSA sa nu fie foarte mare, sa fie central in septul interatrial, cu margini relative groase pentru sustinerea dispozitivului.
EVOLUTIE/COMPLICATII: DSA necorectate, desi pot fi tolerate bine pana la varste de peste 40-50 de ani daca nu sunt foarte mari, duc treptat, de obicei la insuficienta cardiaca, hipertensiune pulmonara si inversarea suntului cu aparitia cianozei (sdr. Eisenmenger), cand tratamentul chirurgical este riscant , inrautateste situatia si, din aceste motive, este contraindicat.
PROFILAXIE: Respectarea unui regim de viata sanatos in timpul sarcinii (evitarea fumatului, alcoolului, drogurilor), respectarea screeningului prenatal al infectiilor incriminate in producerea bolilor cardiace congenitale.
RECOMANDARI MEDICALE: Nu exista nicio restrictie in exercitiul fizic pe care il pot efectua cei cu DSA fara hipertensiune pulmonara, tulburari rapide de ritm sau disfunctie de pompa dreapta. Pacientii cu hipertensiune pulmonara trebuie sa se limiteze la sporturile recreationale de intensitate scazuta. Riscul sarcinii la pacientele fara hipertensiune pulmonara este mic. Defectul poate fi inchis inainte de sarcina se recomanda pentru preventia emboliilor paradoxale si agravarii starii pacientei. Sarcina este contraindicate in hipertensiunea pulmonara si sdr. Eisenmenger. Profilaxia endocarditei infectioase se face 6 luni dupa implantarea dispozitivului de inchidere.
Adresarea se face catre medicul cardiolog, cardiolog pediatru, cardiologul interventionist si chirurgul cardiac.
Autor: Dr. Lila Martin - medic cardiolog, competenta ecografie cardiaca si ecografie vasculara
Pentru programari apelati call center 0339919
GENERALITATI: Ventriculii sunt cele doua camere inferioare ale inimii. Ei primesc sange din camerele superioare-atriile- si il pompeaza prin artera pulmonara in plamani si prin aorta, in restul organismului. Tahicardia ventriculara este un ritm grabit al contractiei ventriculilor, peste 100 batai pe minut, in general intre 120-250 batai pe minut cu originea localizata in ventriculi. TV este o tulburare de ritm grava, de multe ori amenintatoare de viata, mai ales ca de multe ori apare ca o complicatie a unor boli cardiace grave: cardiopatia ischemica si infarctul miocardic acut si sechelar, cardiomiopatia dilatativa, cardiomiopatia hipertrofica, bolile cardiace valvulare, malformatiile cardiace congenitale, displazia aritmogena de ventricul drept, sarcoidoza cardiaca, post chirurgie cardiaca. In aceste situatii de patologii cardiace grave exista diverse grade de fibroza cardiaca parcelara sau cicatrici post infarct de miocard sau post chirurgie cardiaca care predispun la reintrarea (recircularea) semnalului electric ( care declanseaza contractia cardiaca), in jurul acestor structuri si produc ritmuri ventriculare foarte grabite. Tahicardiile ventriculare, mai ales cele cu ritm foarte grabit, impiedica umplerea cardiaca, scad forta de contractie a inimii, reduc debitul cardiac si tensiunea arteriala, scad perfuzia cerebrala si a celorlalte organe, toate acestea agravate si de faptul ca survin pe un cord cu functie contractila deja afectata. De multe ori TV degenereaza in fibrilatie ventriculara si stop cardiorespirator. Mai rar, TV poate apare la persone fara boli cardiace structurale, in majoritatea cazurilor acestia au boli genetice ale unor canale ionice transmembrana celulara, care duc la diferente de potential electric in anumite zone ale ventriculilor si favorizeaza producerea de TV cum ar fi: TV idiopatica cu origine in tractul de iesire VD, tractul de iesire VS, la radacina aortei, sindromul Brugada, sindromul de QT lung (care poate fi congenital sau indus de anumite medicamente sau droguri, cand TV are o forma particulara pe EKG- torsade sau rasucirea varfurilor). In functie de aspectul EKG si durata, TV pot fi monomorfe- cu morfologie constanta si regulate; polimorfe- cu aspect EKG variabil si, de obicei, neregulate; nesustinute- a caror durata nu depaseste 30 de secunde si sustinute- mai lungi de 30 de secunde.
FACTORII DE RISC care pot precipita o TV sunt: ischemia miocardica, tulburarile nivelurilor electrolitilor in sange mai ales hipopotasemia, agentii simpticomimetici (metamphetamina, cocaina), toxicitatea digitalica, medicamentele antiaritmice sau alte droguri proaritmice.
SIMPTOMATOLOGIE: Pacientul cu TV poate fi intr-o stare grava sau, uneori, mai putin afectat in functie de substratul patologic cardiac care a favorizat tulburarea de ritm dar TV este o urgenta medicala datorita riscului mare de degenerare in fibrilatie ventriculara si stop cardiorespirator. Simptomele principale sunt palpitatiile si ameteala, starile lipotimice sau sincopa datorate perfuziei cerebrale scazute. Durerea toracica poate fi expresia ischemiei miocardice care a provocat TV sau a agravarii ischemiei miocardice din cauza debitului cardiac scazut produs de TV. Dispneea este de multe ori prezenta, expresie a insuficientei de pompa a inimii. Anxietatea si transpiratiile profuze sunt de obicei prezente. Uneori pacientii sunt adusi in coma sau stop cardiorespirator (TV fara puls datorita debitului cardiac scazut)
INVESTIGATII/DIAGNOSTIC: Electrocardiograma este principala metoda de diagnostic a TV, aceasta fiind o tahicardie cu complexe QRS largi, de multe ori independente de activitatea electrica atriala vizualizata uneori pe EKG (disociatie atrioventriculara). Inregistrarea HOLTER pe 24-48 de ore pot surprinde episoade de TV nesustinute sau TV sustinute cu durata limitata. Ecocardiografia pune in evidenta substratul, boala cardiaca care a favorizat instalarea TV (cardiomiopatia dilatativa, cardiomiopatia hipertrofica, sechelele de infarct miocardic, valvulopatii, malformatii congenitale). Analize biochimice, de laborator pot arata tulburari ale concentratiilor electrolitilor serici. Ulterior pentru elucidarea substratului TV, pacientul poate necesita efectuarea unui cateterism cardiac si a coronarografiei. Studiul electrofiziologic inregistreaza semnalele electrice intracardiace si, prin stimularea electrica programata a inimii prin intermediul unor catetere-electrod introduse in inima printr-o vena sau artera periferica, poate stabili cu exactitate locul si mecanismul producerii TV.
TRATAMENT: Pentru remiterea unei TV monomorfe sustinute, cand starea pacientului este satisfacatoare, se folosesc medicamente antiaritmice administrate intravenous: amiodarona, procainamide, lidocaina, betablocante. In caz de hipotensiune arteriala si stare amenintatoare de viata se administreaza direct soc electric extern. Defibrilatorul cardiac implantabil este un dispozitiv electronic implantat subcutan in regiunea subclaviculara care prin intermediul electrozilor plasati in cavitatile cardiace drepte pe cale endovenoasa, este capabil sa detecteze rapid TV si sa o opreasca printr-o stimulare electrica ventriculara rapida (cu o frecventa usor peste frecventa TV) sau, in caz de esec, prin administrarea unui soc electric cu o energie mult mai mica decat a socului electric extern.Defibrilatorul cardiac implantabil este indicat la pacientii cu TV sustinute si/sau nesustinute sub tratament medicamentos optim sau cu disfunctie contractile severa a ventricului stang. De multe ori defibrilatorul cardiac se implanteaza in scopul preventiei primare a TV si mortii subite la pacientii cu disfunctie sistolica (de contractie) severa a VS sau a altor boli miocardice sau "electrice" cu risc crescut pentru TV si moarte subita. Ablatia cu radiofrecventa prin cateter este adesea folosit in tratamentul TV idiopatice (fara o cauza care poate fi demonstrata) dar uneori se foloseste cu succes si pentru reducerea frecventei episoadelor de TV la pacientii cu cardiomiopatii si disfunctie severa de VS.
PROGNOSTICUL TV depinde in primul rand de boala de baza, pe fondul careia apare tulburarea de ritm si din acest punct de vedere, factorul predictor numarul unu este disfunctie contractile a ventriculului stang.. Cu cat disfunctie de VS este mai mare cu atat prognosticul este mai rezervat. Pacientii cu TV idiopatice au un prognostic mai bun desi exista un risc mare de moarte subita, mai ales la cei cu antecedente familiale de moarte subita.
PROFILAXIA recaderilor TV se face prin administrarea cronica de medicamente antiaritmice, iar locul de frunte il ocupa amiodarona. Preventia cea mai eficienta a mortii subite se realizeaza prin implantarea de defibrillator cardiac. Masurile terapeutice adresate bolii de baza cum ar fi revascularizarea miocardica in cardiopatia ischemica, tratamentul corect al insuficientei cardiace, tratamentul diselectrolitemiilor reduc incidenta si frecvent TV.
ADRESABILITATE: Medic cardiolog, medic interventionist cardiolog cu competenta in implant de device-uri cardiace (cardiostimulatoare/ defibrilatoare cardiace) si electrofiziologie.
Autor: Dr. Lila Martin - medic cardiolog, competenta ecografie cardiaca si ecografie vasculara.
Pentru programari apelati call center 0339919
Chisturile ovariene sunt foarte frecvente si pot fi intalnite la femeile de toate varstele. Majoritatea femeilor vor avea un chist ovarian la un moment dat in perioada de reproducere. Deşi sunt mai puţin frecvente la femeile aflate in menopauza acestea pot reprezenta o problema de sanatate mai importanta.
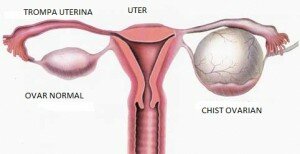
Ce este un chist ovarian?
Un chist ovarian este orice colecţie de lichid situata la nivelul ovarului (organ genital feminin situat in pelvis responsabil cu producerea de hormoni sexuali feminini si cu reproducerea umana). Ovocitele în mod normal se formeaza în mici spaţii pline cu lichid la nivelul ovarelor numite foliculi. Orice folicul ovarian mai mare de 2 centimetri poate fi numit - chist ovarian. Ele pot varia foarte mult in dimensiune (uneori pot fi de dimensiuni foarte mari) si în etiologie. Cele mai multe chisturi ovariene sunt de natura benigna (necanceroase) . Cele mai frecvente tipuri sunt:
1.chistul functional (sau simplu) , care este legat de ciclul menstrual si dispare de cele mai multe ori spontan fara tratament.
2.chistul endometriozic ( sau endometriom ) – care este determinat de endometrioza
3.chistul dermoid (sau teratom), care poate contine componente solide cum ar fi păr sau dinti;
Semne si simptome:
Chisturile ovariene sunt de cele mai multe ori asimptomatice si sunt descoperite accidental la un control ginecologic de rutina sau la o ecografie pelvina. Uneori pot exista anumite simptome cum ar fi: dureri pelvine, discomfort abdominal, dureri in timpul contactului sexual;
Cum se pot complica chisturile ovariene?
Unele chisturi ovariene pot da complicatii cum ar fi: torsiunea de ovar si ruptura de chist ovarian care se manifesta in principal prin dureri abdominale intense brusc aparute. Daca dimensiunile chistului sunt foarte mari se poate manifesta prin discomfort abdominal datorita comprimarii organelor din jur. Chisturile ovariene pot de asemenea interfera cu tratamentele de fertilitate.
Tratament:
Tratamentul chisturilor ovariene depinde foarte mult de varsta pacientei, tipul de chist, dimensiunile acestuia precum si de simptome. Pentru chisturile simple de dimensiuni reduse la femeile tinere se poate adopta o atitudine de expectativa cu reevaluare ecografica ulterioara la un anumit interval de timp( 1 luna). Interventia chirurgicala poate fi necesară pentru a elimina chisturi mari, chisturi dermoide ( care se opereaza intodeauna indiferent de dimensiuni) sau pentru a ne asigura ca nu este prezenta o forma de cancer ovarian. Dacă credeţi că aveţi simptome compatibile cu un chist ovarian, este important să fie evaluate de către un medic ginecolog .Pot fi facute teste de sange alaturi de ecografie transvaginala sau abdominala pentru a determina dacă tratamentul chirurgical este necesar.Tratamentul chirurgical se poate face laparoscopic ( minim invaziv) sau clasic – printr-o incizie longitudinala sau transversala la nivelul abdomenului inferior.
Tratamentul laparoscopic:(tratament minim invaziv).
In tratamentul chirurgical al chistelor ovariene cu caracter benign se foloseste abordul laparoscopic ( 3 mici incizii la nivelul abdomenului sub 1 cm) si consta in indepartarea chistului cu prezervarea ovarului si a fertilitatii – chistectomie.Dupa scoaterea chistului acesta este trimis pentru analiza microscopica pentru a stabili natura benigna sau maligna a acestuia si in functie de acest rezultat se stabileste daca este nevoie de o interventie chirurgicala mai extinsa.
Avantajele laparoscopiei:
1 – recuperare postoperatorie rapida: beneficiul major al laparoscopiei este ca pacientul se poate externa in aceeasi zi dupa operatie si recuperarea completa se face intr-o saptamana cand pacientul se poate intoarce la serviciu;
2 – dureri dupa operatie mult reduse: fata de abordul clasic; pacientul se poate mobiliza in aceeasi zi postoperator cu dureri minime;
3 – avantajele estetice: cicatricile postoperatorii sunt mici (de ordinul milimetrilor) cu rezultate estetice foarte bune;
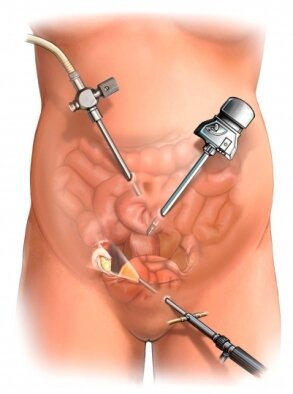
Tratamentul chirurgical clasic al chisturilor ovariene:
Atunci cand se suspicioneaza existenta unui cancer ovarian si ar fi nevoie de tratament chirurgical oncologic este indicat abordul clasic ( incizie abdominala ) care permite extinderea interventiei chirurgiale;
Sursa: Doctor Gheorghe Gica - www.ginecolife.ro
Dr.Gheorghe Gica, medic specialist obstetrica-ginecologie realizeaza consultatii si ecografii de urmarire sarcina in clinica noastra.Pentru programari, sunati la 0339919
Amenoreea reprezinta lipsa menstruatiei. Amenoreea este normala in timpul sarcinii si al secretiei de lapte matern, ca si dupa menopauza. Ea poate aparea la femeile de toate vârstele, dar este cel mai frecvent întâlnita la cele care sunt aproape de menopauza.
Există o serie de condiţii care pot cauza amenoree, şi este important ca femeile care se confruntă cu aceasta problema sa ia măsuri inainte de a dezvolta o problemă mult mai serioasă. Amenoreea este adesea un semn al unei probleme subiacente, de aceea este un bun indicator că ceva este în neregulă cu organismul.
Multe paciente tinere vor vizita medicul ginecolog plângându-se că nu au avut prima mentruatie ele confruntandu-se cu ceea ce se numeste amenoree primara. Pot fi mai multe cauze pentru această condiţie dar cea mai frecventa este reprezentata de tulburări hormonale. Multe fete vor trece prin pubertate mai târziu decât în mod normal, pentru ca organismul lor nu produce suficienti hormoni care declanşeze menstruatia. Productia de LH si FSH poate afecta menstruatia, precum multe alte anomalii hormonale.
De asemenea, este posibil să existe alte cauze pentru această tulburare cum sunt cele anatomice (obstacol in vagin). Amenoreea secundara afectează în mod normal, femeile mai în vârstă care au avut menstruatii regulate si s-au oprit . O femeie sanatoasa care avea mentruatii regulate si prezinta 3 luni de lipsa a menstruatiei este considerat un caz de amenoree secundara.
Daca o femeie care a experimentat perioade neregulate înainte de trece peste şase luni fara menstruatie, acest lucru este considerat, de asemenea, un caz de amenoree secundara. O serie de factori, inclusiv tulburările hormonale sau, poate, debutul menopauzei, poate provoca, de asemenea, această condiţie. Femeile gravide şi femeile care alăptează vor experimenta amenoree, şi este considerat o formă naturală de contracepţie.
Multe atlete experimenteaza această condiţie, ca urmare a dietei lor şi exercitiilor fizice intense. Acesta este un eveniment comun, şi poate fi rezolvat prin schimbarea stilului de viata. Aceste paciente vor reveni la menstruatii regulate intr-o perioada de timp. Multe femei care iau anumite medicamente vor descoperi că nu mai au menstruatie, dar acest lucru poate fi rezolvat prin renuntarea la acele medicamente.
Sursa: Doctor Gheorghe Gica - www.ginecolife.ro
Dr.Gheorghe Gica, medic specialist obstetrica-ginecologie realizeaza consultatii si ecografii de urmarire sarcina in clinica noastra.
Pentru programari, sunati la 0339919
GENERALITATI: Ischemia este o stare a tesuturilor spre care fluxul de sange bogat in oxigen este redus. Ischemia miocardiaca se refera la reducerea aportului de sange si oxigen catre o parte a muschiului cardiac. Ischemia miocardica se produce atunci cand una din arterele inimii (arterele coronare) se ingusteaza (de obice printr-o placa de ateroscleroza), in conditiile unui efort care creste munca inimii si, in consecinta, nevoia acesteia de oxygen. Daca ischemia este severa si de durata ea poate duce la necroza (moartea) tesutului si inferct miocardic. In majoritatea cazurilor, reducerea de scurta durata a aportului de oxigen la miocard duce la aparitia durerii anginoase cu localizare toracica si caractere mai mult sau mai putin specifice. Dar in unele cazuri, ischemia miocardica nu se manifesta prin durere. Aceste episoade poarta numele de ischemie silentioasa (IS).
Cauzele lipsei durerii nu sunt inca bine stabilite si pot fi multiple. Pacientii cu IS tind a avea un prag crescut al durerii in comparative cu pacientii cu angina si asta, probabil, din cauza procesarii anormale a semnalelor dureroase aferenta in sistemul nervos central. Concentratii mai mari de endorfine (substante endogene de tip opioid) in timpul crizei de ischemie miocardica sunt incriminate in producerea episoadelor de ischemie silentioasa. Neuropatia periferica, in special cea diabetica, poate duce la absenta durerii ischemice anginoase. Se stie ca ischemia provoaca o serie de evenimente: de la reducerea contractilitatii miocardice, modificari hemodinamice, modificari electrocardiografice, metabolice si, in final, aparitia durerii cardiace. In aceasta cascada de evenimente, durerea apare ultima. Astfel, daca ischemia nu este suficient de puternica sau de lunga, durerea poate lipsi.. S-a constatat ca majoritatea pacientilor cu angina au perioade de ischemie silentioasa mai scurte decat durata episoadelor care duc la aparitia durerii anginoase. De fapt circa 70-80% din majoritatea episoadelor ischemice sunt silentioase. Pacientii cu ischemie silentioasa sunt impartiti in trei grupe: 1) pacientii cu cardiopatie ischemica, uneori chiar severa, complet asimptomatici sau fara nicio durere anginoasa; 2) pacientii dupa infarctul miocardic acut, simptomatic; 3) pacientii cu angina pectorala stabila, instabila sau vasospastica care asociaza episoade frecvente de ischemie silentioasa.
FACTORII DE RISC pentru aparitia IS sunt: infarctul miocardic in antecedente, diabetul zaharat, hipertensiunea arteriale, fumatul, obezitatea, consumul de alcool si droguri, cardiomiopatia ischemica (scaderea puterii de contractie a miocardului).
SIMPTOMATOLOGIE: IS este asimptomatica (prin definitie). Dar pacientii cu IS de multe ori prezinta si dureri anginoase tipice iar episoadele frecvente de IS pot duce la afectarea muschiului cardiac si miocardoscleroza cu fenomene de insuficienta cardiaca si tahicardie ventriculara.
INVESTIGATII/DIAGNOSTIC: Monitorizarea electrocardiografica continua (holter) poate pune in evidenta episoade repetitive de ischemie silentioasa relevate de subdenivelarea sau supradenivelarea segmentului ST de pe EKG. Testul EKG de efort poate demonstra o ischemie miocardica uneori chiar importanta, in absenta durerii anginoase. Scintigrama miocardica de repaus sau dupa efort evidentiaza cu acuratete zonele cu hipoperfuzie miocardica tranzitorie in absenta simptomelor sugestive pentru ischemie.
CONDUITA TERAPEUTICA: Tratamentul ischemiei silentioase este similar cu tratamentul oricarei forme de cardiomiopatie ischemica si incepe cu modificarile stilului de viata: oprirea fumatului, reducerea consumului de grasimi animale si dulciuri, tratamentul correct al hipertensiunii arteriale si diabetului zaharat, tratament medicamentos antianginos cu betablocante, antiagregante plachetar. Uneori asocierea la tratament a blocantelor de calciu reduc mult frecventa episoadelor de IS. Pacientii care nu raspund bine la tratamentul medical, necesita tratament de revascularizare miocardica prin tehnici percutane de angioplastie cu stent sau revascularizare chirurgicala prin by-pass aortocoronarian.
EVOLUTIE/COMPLICATII: S-a observat ca evolutia pacientilor cu cardiopatie ischemica care prezinta mai multe episoade de IS este mai severa, IS fiind un factor prdictiv pentru aparitia complicatiilor ca infarctul miocardic , insuficienta cardiaca, tulburarile de ritm de aceea pacientii cu episoade de IS frecvente necesita un tratament mai agresiv.
PROFILAXIA IS este aceeasi cu prevenirea cardiopatiei ischemice adica combaterea factorilor de risc pentru ateroscleroza: adoptarea unui mod de viata corect, cu activitate fizica zilnica, oprirea fumatului, regim alimentar sanatos cu reducerea grasimilor, controlul periodic al tensiunii arteriale si tratamentul hipertensiuneii arteriale.
ADRESABILITATE: medic cardiolog, medic cardiolog interventionist, medic radiolog interventionist.
Autor: Dr. Lila Martin - medic cardiolog, competenta ecografie cardiaca
Pentru programari apelati call center 0339919
Palpitatiile cardiace sunt un simptom si reprezinta perceperea batailor cardiace puternice, grabite, senzatia unei pauze in activitatea cardiaca sau senzatia de "gol", falfaire" sau "rasucire" a inimii. Palpitatiile sunt cel mai des resimtite in piept dar pot fi localizate de catre pacienti si in gat sau epigastru. Palpitatiile pot fi resimtite neplacut, deranjant si uneori produc chiar panica si frica de moarte desi de cele mai multe ori acestea nu sunt expresia unei situatii grave si dispar spontan. In majoritatea cazurilor palpitatiile apar pe fond de stres sau anxietate, dupa un consum exagerat de cofeina, alcool, nicotina. Uneori, totusi, palpitatiile apar pe fondul unor boli cardiace si in asemenea situatii pot avea semnificatia unor tulburari de ritm serioase sau chiar grave. De aceea, in cazul aparitiei palpitatiilor, examenul medical se impune, mai ales cand acestea sunt insotite de lipsa de aer, durere toracica, ameteala sau lesin.
Cauzele palpitatiilor fara un substrat cardiac de cele mai multe ori sunt: emotiile puternice (anxietatea, teama, stresul, atacurile de panica, emotiile positive puternice), consumul de cofeina, nicotina, alcool, droguri ilicite (amphetamine, cocaina), activitatea fizica viguroasa, stari patologice noncardiace (hipertiroidia, anemia, febra, deshidratarea, tulburarile electrolitice, hipoglicemia, febra, etc), sarcina. Cand P apar in contextul unor boli cardiace, acestea sunt cel mai adesea expresia unei tulburari de ritm cardiac. Toate celulele miocardice, fie ca sunt specializate in producerea sau conducerea semnaleleor electrice care declanseaza contractia inimii, fie ca sunt celule miocardice de lucru, toate sunt capabile sa produca un semnal electric care, in anumite conditii, se pot propaga la celelalte miocite, declansand o bataie premature a inimii sau o tulburare de ritm. In mod normal activitatea cardiac este coordonata de o "central electrica"- nodul sinusal, cu localizare in atriul drept care suprima prin activitatea sa activitatea electrica a celorlalte miocite. Bolile cardiace structurale pot crea conditii de "scurtcircuitare" a semnalului electric intracardiac, promovand diverse tulburari de ritm grabit. Toate bolile cardiace pot asocia palpitatii dar mai ales: cardiopatia ischemica, infarctul miocardic cardiomiopatiile, valvulopatiile, bolile cardiace "electrice" (sindromul de QT lung, sindromul de preexcitatie, s.a.).
Bataile cardiace anormale, raspunzatoare de aparitia palpitatiilor, sunt clasificate in functie de originea lor in structurile cardiace si de durata lor: batai izolate, in salve sau tulburari de ritm cu durata mai lunga. Acestea sunt: extrasistole (batai premature in ritmul cardiac) atriale, extrasistole ventriculare, tahicardia supraventriculara, fibrilatia atriala si flutterul atrial, tahicardia ventriculara.
SIMPTOMATOLOGIE: Extrasistolele sunt resimtite de cele mai multe ori ca o pauza in activitatea inimii sau ca o bataie puternica a inimii, aceasta fiind produsa de contractia cardiaca care urmeaza pauzei post extrasistolice. Palpitatiile produse de hipertiroidie, febra anxietate, care produc accelerarea ritmului cardiac normal, sunt resimtite ca batati grabite, regulate si puternice. Cand palpitatiile sunt expresia unei boli cardiace,ele se pot asocia cu dispnee, durere toracica, ameteala, stari de lesin, transpiratii profuse.
DIAGNOSTICUL se face pe baza datelor obtinute in urma anamnezei si examinarii fizice a pacientului, a investigatiilor imagistice si de laborator.
INVESTIGATII IMAGISTICE/ DE LABORATOR. Electrocardiograma (ECG) poate surprinde extrasistolele sau alte tulburari de ritm sau poate avea modificari sugestive pentru o anumita boala cardiac sau necardiaca. Inregistrarea electrocardiografica (ECG) Holter pentru 24-48 de ore surprinde adesea tulburari de ritm care pot fi correlate cu simptomatologia pacientului. Testul ECG de efort poate precipita sau suprima extrasistolele sau alte tulburari de ritm sau poate diagnostica o cardiopatie ischemica ca substrat al palpitatiilor. Ecocardiografia este utila pentru diagnosticul sau excluderea unei patologii cardiace. Testele de sange pot pune in evidenta o tulburare electrolitica, o hipetiroidie, hipoglicemie. In functie de rezultatul acestor investigatii, pot fi necesare si altele: coronarografie, studio electrofiziologic, RMN cardiac.
TRATAMENTUL P. se face in functie de substratul si boala care le produce. Adoptarea unui stil de viata echilibrat, evitarea fumatului, consumului de alcool, cafea; administrarea de medicamente sedative si anxiolitice sunt necesare in cazul palpitatiilor fara substrat patologic cardiac. Uneori este necesara administrarea de medicamente cu rol antiaritmic cum ar fi alfa sau betablocantele. Tratamentul starilor patologice nononcardiace care produc palpitatii (diselectrolitemii, anemie, febra, hipertiroidie, etc) duc la disparitia palpitatiilor. Tratamentul palpitatiilor din contextual bolilor cardiace variaza in functie de boala si tipul tulburarii de ritm care le produce, mergand de la administrarea de antiaritmice pana la implantarea de defibrilatoare cardiace, ablatie cu radiofrecventa, terapii de revascularizare miocardica percutana sau chirurgicala.
EVOLUTIE/COMPLICATII: Palpitatiile din cadrul anxietatii sau a altor stari fara substrat cardiac au un prognostic bun si se remit odata cu incetarea starii anxioase, a febrei sau a altor conditii care le-a produs. Semnificatia palpitatiilor din cadrul bolilor cardiace este in directa legatura cu boala care le-a produs si semnifica de obicei o severitate mai mare sau o agravare a bolii.
Prin urmare, daca aveti palpitatii, este bine sa va adresati medicului (de familie, generalist, de medicina interna, cardiolog) si s-o faceti cu atat mai repede daca acestea se insotesc de durere toracica lipsa de aer, ameteala sau stari de lesin (medic cardiolog.)
Autor: Dr. Lila Martin - medic cardiolog, competenta ecografie cardiaca
Pentru programari apelati call center 0339.919
Calciul este un mineral indispensabil organismului, fiind implicat in nenumarate procese metabolice. Pentru copil insa cel mai important proces este cresterea, si de aceea o balanta normala dintre calciu si fosfor este importanta pentru mineralizarea osoasa, pentru dentitie, contractia musculara si transmiterea impulsului nervos.
Cantitatea de calciu din organsim precum si doza zilnica necesara difera foarte mult in functie de varsta. Nesesarul de calciu la varsta de 6 luni este de 250 mg/zi iar la un an ajunge la 500 mg/zi. Acest necesar zilnic este acoperit printr-o alimentatie corecta (alaptare, consum de lactate si branzeturi sau de alte alimente bogate in calciu). Absorbtia calciului se face la nivelul intestinului subtire sub actiunea directa a vitaminei D.
In concluzie, daca avem o dieta echilibrata, administrarea suplimentelor de calciu, fara a se tine cont de reactiile adverse pe care le poate avea un astfel de tratament, nu este recomandata, cu atat mai mult cu cat aceste suplimente sunt administrate fara recomandarea medicului sau fara investigatii de laborator care sa certifice o carenta de calciu. Riscurile administrarii excesive a suplimentelor de calciu sunt reale si nu sunt de neglijat – de la tulburari cardiace- mai ales in cazul administrarii intravenoase, pana la nefrocalcinoza.
Autor: Dr. Mihalache Dana-Margareta, medic specialist pediatru
D-na dr. Mihalache Dana-Margareta consultă in clinica West Clinique. Pentrut detalii apelati call center 0339.919



